Sarcoma tử cung là bệnh lý ác tính thuộc tử cung, thường gặp ở phụ nữ trên 40 tuổi. Có nhiều nguyên nhân có liên quan đến sự phát triển của sarcoma tử cung. Vì vậy, chị em cần tìm hiểu kỹ để chủ động phòng tránh và điều trị.
1. Tổng quan về Sarcoma tử cung
Sarcoma tử cung bắt nguồn từ lớp cơ hoặc mô liên kết nội mạc của tử cung và chiếm tỷ lệ dưới 10% trong tổng số các trường hợp ung thư thân tử cung. Thông thường, các khối u này, đặc biệt là u cơ trơn ác tính, tiến triển nhanh và có tiên lượng kém hơn so với loại ung thư biểu mô thường gặp nhất của tử cung là ung thư biểu mô tuyến nội mạc.
Nếu u xơ tử cung phổ biến với tỷ lệ mắc suốt đời lên đến 70-80%, sarcoma tử cung lại rất hiếm gặp. Tại Mỹ, theo một báo cáo đã hiệu chỉnh tỷ lệ cắt tử cung, chỉ số mắc sarcoma tử cung điều chỉnh theo tuổi ở phụ nữ từ 30-79 tuổi là 2,8/100.000 người.
Sarcoma tử cung chủ yếu xảy ra ở phụ nữ trên 40 tuổi, mặc dù đã có trường hợp được phát hiện ở bệnh nhân trẻ 20 tuổi. Độ tuổi trung bình khi được chẩn đoán thường là 60. Tỷ lệ mắc sarcoma tử cung ở phụ nữ da đen cao hơn gần gấp đôi so với ở phụ nữ da trắng (nhưng không phải với các loại sarcoma tử cung khác).
Các yếu tố nguy cơ của sarcoma tử cung bao gồm: Dùng tamoxifen dài ngày (từ 5 năm trở lên); tiếp xúc với bức xạ vùng chậu. Bên cạnh đó, bệnh u cơ trơn di truyền kèm ung thư biểu mô tế bào thận (HLRCC) và u nguyên bào võng mạc thời thơ ấu là những tình trạng di truyền có liên quan đến sarcoma tử cung. Tuy nhiên, việc đã, đang có u leiomyoma không làm tăng nguy cơ phát triển sarcoma.
Các dấu hiệu và triệu chứng thường gặp của bệnh này gồm ra máu bất thường, đau/cảm giác chèn ép ở vùng chậu và/hoặc có khối u tử cung, mặc dù đôi khi bệnh nhân không có triệu chứng gì. Tử cung thường tăng kích thước nhưng vẫn có thể giữ được kích thước bình thường. Những biểu hiện này tương tự như các phát hiện lâm sàng ở u xơ tử cung lành tính, vốn ảnh hưởng đến hơn 70% số bệnh nhân.
Việc chẩn đoán sarcoma tử cung thường bị trì hoãn do có những biểu hiện lâm sàng không đặc hiệu. Chẩn đoán xác định dựa trên kết quả sinh thiết mô. Thông thường, bệnh sẽ được phát hiện một cách rất tình cờ sau khi phẫu thuật cắt bỏ u xơ hoặc cắt tử cung với chỉ định ban đầu là điều trị u xơ tử cung.
Giai đoạn khối u và các đặc điểm mô bệnh học khác có thể ảnh hưởng đến diễn tiến lâm sàng của bệnh và là những yếu tố quan trọng quyết định hướng điều trị. Khi có thể, phụ nữ bị sarcoma tử cung nên được chuyển đến các trung tâm chuyên khoa có chuyên môn sâu về chẩn đoán và điều trị bệnh lý này.
Tiên lượng của bệnh phụ thuộc vào mức độ lan rộng của tổn thương. Nếu khối u chỉ khu trú tại tử cung, tiên lượng tương đối thuận lợi. Ngược lại, nếu tổn thương đã vượt ra ngoài tử cung, tiên lượng sẽ rất xấu.
2. Nguyên nhân của Sarcoma tử cung
Đến nay, nguyên nhân chính xác gây ra sarcoma tử cung vẫn chưa được làm sáng tỏ hoàn toàn. Sự hiếm gặp của loại ung thư này gây khó khăn trong việc xác định các yếu tố nguy cơ.
Tamoxifen – Việc sử dụng thuốc tamoxifen kéo dài (từ 5 năm trở lên) dường như làm tăng nguy cơ phát triển sarcoma tử cung. Tuy nhiên, nguy cơ tuyệt đối vẫn ở mức thấp. Trong các thử nghiệm ngẫu nhiên với tamoxifen được dùng để dự phòng ung thư vú, tỷ lệ mắc sarcoma tử cung ở nhóm được chỉ định dùng thuốc là 17/100.000 người-năm.
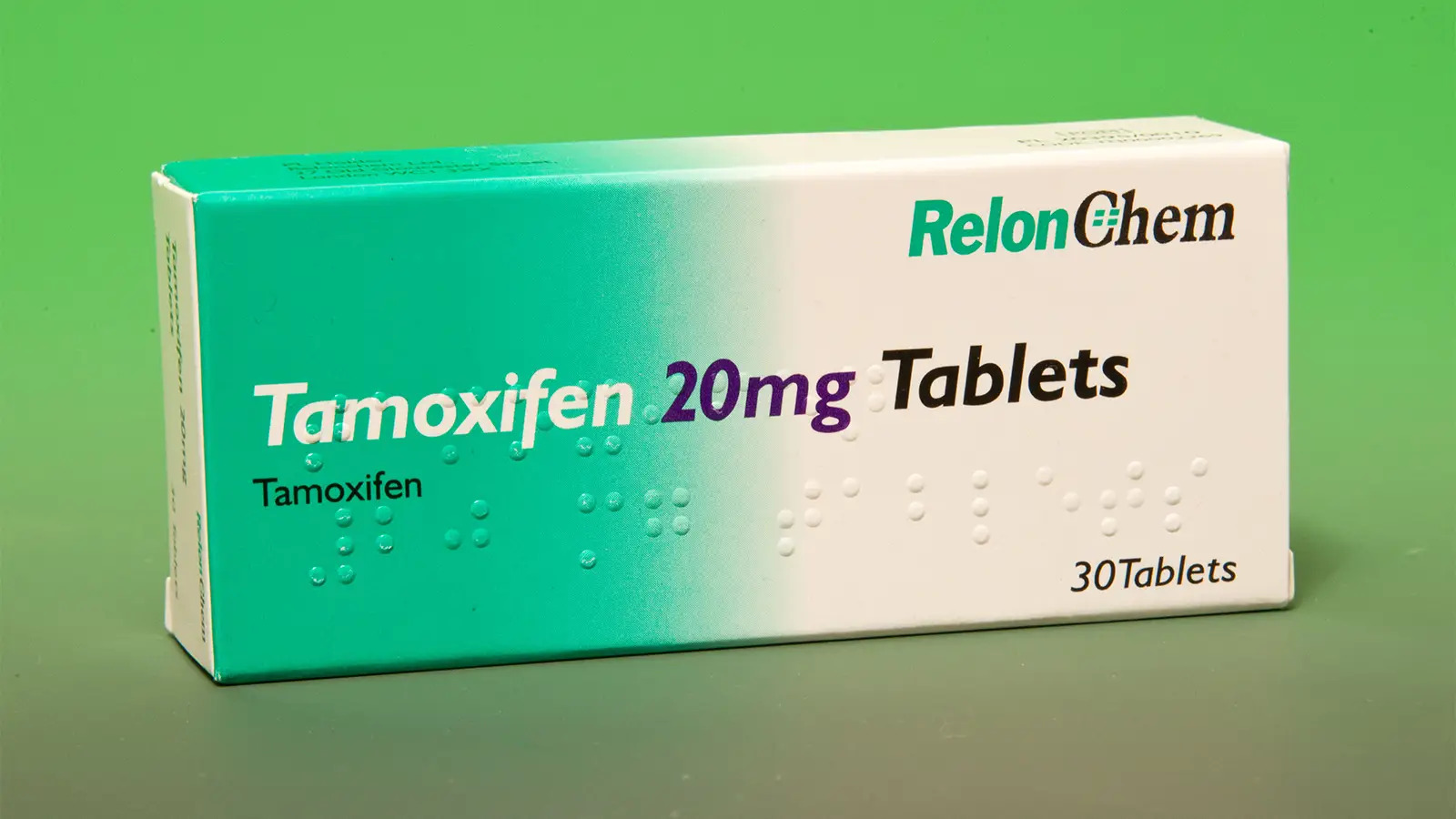
Ở những bệnh nhân bị ảnh hưởng, sarcoma xuất hiện từ 2-5 năm sau khi bắt đầu điều trị và thường ở giai đoạn tiến triển khi phát hiện. Có nhiều kiểu mô bệnh học đã được xác định. Chưa có báo cáo nào về mối liên quan giữa polyp nội mạc tử cung do tamoxifen và sarcoma tử cung.
Bức xạ vùng chậu – Tiền sử chiếu xạ vùng chậu có thể tăng nguy cơ mắc sarcoma tử cung nhưng mối liên hệ này có vẻ rõ ràng hơn đối với ung thư biểu mô tuyến ở tử cung.
Yếu tố di truyền – Các tình trạng di truyền sau đây liên quan đến gia tăng nguy cơ mắc sarcoma tử cung, tuy nhiên dữ liệu còn hạn chế:
- Hội chứng u cơ trơn di truyền và ung thư biểu mô tế bào thận (HLRCC) là một bệnh hiếm gặp do đột biến gen trội làm biến đổi enzyme fumarate hydratase (HF), một chất ức chế sự hình thành khối u. Các thành viên trong gia đình bị ảnh hưởng bởi hội chứng này thường có u cơ trơn ở da, tử cung và ung thư thận dạng nhú loại 2. Nguy cơ mắc sarcoma tử cung cũng gia tăng ở một số quần thể, đặc biệt ở bệnh nhân tiền mãn kinh.
- Những người sống sót lâu dài sau u nguyên bào võng mạc thời thơ ấu (đặc biệt là thể di truyền) có nguy cơ mắc nhiều loại sarcoma cao hơn mức trung bình, bao gồm cả những trường hợp phát sinh trong tử cung.
U xơ tử cung dường như không phải là khởi đầu của u cơ trơn ác tính, ngoại trừ một số ít trường hợp hiếm gặp (không điển hình hoặc biến thể tế bào).
3. Triệu chứng của Sarcoma tử cung
Các dấu hiệu và triệu chứng phổ biến của sarcoma tử cung gồm chảy máu tử tử cung bất thường, đau/chèn ép vùng chậu và/hoặc sờ thấy khối u tử cung, mặc dù một số bệnh nhân có thể không có biểu hiện gì.
Trong một số ít trường hợp, u sarcoma sa ra ngoài qua cổ tử cung. Những phát hiện lâm sàng này giống với các triệu chứng của u xơ tử cung lành tính, bệnh lý ảnh hưởng tới hơn 70% phụ nữ.
Theo một nghiên cứu về bệnh nhân sarcoma tử cung từ cơ quan đăng ký Na Uy, các triệu chứng thường gặp bao gồm:
- Chảy máu sau mãn kinh (31-46%).
- Chảy máu từ tử cung bất thường ở phụ nữ tiền mãn kinh (27-34%).
- Chướng bụng (8-17%).
- Đau bụng (4-13%).
- Rối loạn tiết niệu (1-2%).
- Không triệu chứng (1-2%).
Một số nghiên cứu của hiệp hội sản khoa thế giới đã ghi nhận rằng khí hư hôi cũng có thể là một phần của biểu hiện lâm sàng. Táo bón cũng từng được báo cáo, có thể do áp lực vùng chậu gây ra.
Khi thăm khám, tử cung thường tăng kích thước mặc dù kích thước vẫn có thể bình thường. Ở giai đoạn tiến triển của bệnh, các biểu hiện lâm sàng khác có thể xuất hiện do sự lan tràn và di căn của khối u nguyên phát.
4. Biến chứng của Sarcoma tử cung
- Chảy máu, suy giảm nội tiết tố, vô sinh sau phẫu thuật.
- Di căn và tử vong.
5. Đối tượng có nguy cơ mắc Sarcoma tử cung
- Phụ nữ trên 40 tuổi.
- Phụ nữ da đen có nguy cơ cao hơn phụ nữ da trắng.
- Sử dụng tamoxifen kéo dài (từ 5 năm trở lên).
- Tiền sử chiếu xạ vùng chậu.
- Bệnh u cơ trơn di truyền kèm ung thư biểu mô tế bào thận (HLRCC) và u nguyên bào võng mạc thời thơ ấu làm tăng nguy cơ mắc bệnh.

6. Phòng ngừa Sarcoma tử cung
- Hạn chế sử dụng tamoxifen dài ngày.
- Tránh tiếp xúc với bức xạ, đặc biệt ở vùng chậu.
- Khám sức khỏe định kỳ cho tất cả phụ nữ trong và sau độ tuổi sinh đẻ ít nhất 1 lần/năm. Những người phụ nữ có nguy cơ cao cần nên được sàng lọc thường xuyên hơn.
7. Các biện pháp chẩn đoán Sarcoma tử cung
Thông thường, sarcoma tử cung được chẩn đoán tình cờ khi khám mô bệnh học định kỳ sau phẫu thuật bóc nhân xơ hoặc cắt tử cung trong trường hợp u xơ tử cung. Một số ít trường hợp được chẩn đoán trước phẫu thuật dựa trên kết quả sinh thiết nội mạc tử cung.
Chẩn đoán xác định sarcoma tử cung dựa trên kết quả xét nghiệm mô bệnh học, thường cần lấy mẫu ở nhiều vị trí khác nhau trong khối u. Hình dạng tổng thể của khối u, bao gồm màu sắc, độ chắc và sự thay đổi bề mặt của vết cắt có thể giúp xác định các vị trí lấy mẫu mô làm sinh thiết.
Ba tiêu chuẩn mô bệnh học quan trọng nhất để chẩn đoán sarcoma tử cung là chỉ số phân bào, sự mất biệt hóa tế bào và vùng hoại tử đông máu có ranh giới rõ với mô u còn sống. Phân loại và kiểu mô học của tế bào (ví dụ myxoid hoặc biểu mô) cũng được dùng để định danh bệnh. Một tổn thương có càng nhiều đặc điểm bất thường thì khả năng có biểu hiện lâm sàng ác tính càng cao.
Trên siêu âm, cả sarcoma và u xơ tử cung đều là những khối khu trú ở tử cung. Các đặc điểm gợi ý đến bệnh lý sarcoma bao gồm những vùng phản âm hỗn hợp và giảm âm; hoại tử trung tâm; các phát hiện trên siêu âm Doppler màu về phân bố mạch máu không đều, trở kháng dòng chảy thấp và vận tốc đỉnh tâm thu cao.
Chụp cắt lớp vi tính và cộng hưởng từ lồng ngực, bụng, khung chậu cũng có thể được chỉ định trong một số trường hợp, đặc biệt để xác định giai đoạn bệnh và sự xâm lấn, di căn các cơ quan khác. Một vài nghiên cứu nhỏ cũng đã ghi nhận được kháng nguyên ung thư 125 (CA-125) và dạng đồng phân loại 3 của enzyme lactate dehydrogenase (LDH-3) tăng cao ở những bệnh nhân mắc sarcoma tử cung.
8. Các phương pháp điều trị Sarcoma tử cung
Đối với những trường hợp sarcoma tử cung khu trú, biện pháp điều trị chủ yếu là phẫu thuật cắt bỏ toàn bộ tử cung.
Cắt hai phần phụ cũng thường được thực hiện đồng thời với cắt toàn bộ tử cung, đặc biệt ở phụ nữ mãn kinh hoặc tiền mãn kinh. Tuy nhiên, không thường cắt hai phần phụ ở phụ nữ tiền mãn kinh.
Khi bệnh lan rộng ra ngoài tử cung, vai trò của phẫu thuật còn nhiều tranh cãi. Quyết định can thiệp phẫu thuật hay không phụ thuộc vào tình trạng bệnh nhân và khả năng cắt bỏ hoàn toàn tổn thương.
- Bệnh nhân có tổn thương khu trú ở khung chậu nhưng chưa xâm lấn bàng quang hoặc trực tràng (giai đoạn II) hoặc ổ bụng (giai đoạn III) sẽ thực hiện cắt tử cung toàn phần kèm cắt hai phần phụ và nạo vét hạch trong ổ bụng, sau phúc mạc.
- Những bệnh nhân không phù hợp điều trị phẫu thuật sẽ được đề nghị liệu pháp nội khoa thay vì can thiệp ngoại khoa. Phẫu thuật giảm nhẹ chỉ được áp dụng hạn chế trong một số ít trường hợp.
Chỉ định nạo vét hạch chậu nếu sờ thấy hạch chậu to trong mổ hoặc có bằng chứng bệnh lý lan rộng ra ngoài tử cung. Đối với bệnh khu trú tử cung, theo dõi sau phẫu thuật là biện pháp thông thường. Mặc dù hóa trị hoặc xạ trị vùng chậu đôi khi cũng được cân nhắc, nhưng hiện chưa có bằng chứng về lợi ích của các phương pháp điều trị bổ trợ này so với việc theo dõi đơn thuần.
Hóa trị, hóa xạ trị đã được đánh giá là các biện pháp điều trị bổ trợ cho bệnh nhân giai đoạn sớm. Tuy nhiên, cần phải xem xét kỹ lưỡng giữa lợi ích của điều trị so với gánh nặng bệnh tật kèm theo. Bệnh ở giai đoạn muộn – Phụ nữ có tổn thương lan rộng ở ổ bụng (giai đoạn III) hoặc di căn xa (giai đoạn IV) cho dù đã được phẫu thuật triệt để vẫn có nguy cơ cao tái phát. Do đó, hóa trị sau mổ có thể được cân nhắc thay vì đơn thuần theo dõi, mặc dù vẫn chưa rõ liệu điều trị hóa chất có cải thiện khả năng sống sót hay không.
Đối với bệnh nhân tái phát khu trú hoặc di căn hạn chế, phẫu thuật cắt bỏ có thể mang lại lợi ích sống sót và nên được áp dụng cho những trường hợp phù hợp. Xạ trị có thể là một lựa chọn thay thế cho phẫu thuật trong điều trị tái phát tại chỗ ở những bệnh nhân không phải là ứng viên phẫu thuật.
Đối với trường hợp bệnh di căn không thể cắt bỏ triệt để, mục tiêu điều trị là giảm nhẹ triệu chứng. Hóa trị là một lựa chọn hợp lý cho bệnh nhân có chức năng cơ quan và thể trạng đủ tốt để dung nạp liệu pháp độc tế bào. Với những bệnh nhân khác, chăm sóc giảm nhẹ là lựa chọn phù hợp.
Ở những phụ nữ có khối u dương tính với thụ thể hormone, với mức độ bệnh thấp và không gây khó chịu, liệu pháp nội tiết có thể là một lựa chọn điều trị thay thế.
Tóm lại, sarcoma tử cung là bệnh nguy hiểm và cần điều trị đúng cách. Do đó, bạn nên chăm sóc sức khỏe để tránh gặp phải bệnh. Chị em có thể tham gia vào group HỎI ĐÁP BỆNH PHỤ KHOA HÀ NỘI để hỏi đáp những vấn đề liên quan đến phụ khoa.