Tầm soát ung thư cổ tử cung giúp phát hiện sớm những thay đổi bất thường ở tế bào cổ tử cung. Việc làm này giúp hạn chế tỷ lệ tử vong do ung thư cổ tử cung ở phụ nữ. Hãy cùng tìm hiểu những thông tin hữu ích về vấn đề này qua bài viết dưới đây.
1. Sơ lược về ung thư cổ tử cung
Ung thư cổ tử cung là loại ung thư bắt nguồn từ vùng cổ tử cung – phần nối giữa âm đạo và tử cung. Ở trạng thái bình thường, cổ tử cung có màu hồng khỏe mạnh với lớp tế bào vảy mỏng, phẳng. Trong khi đó, ống cổ tử cung được cấu tạo bởi một loại tế bào khác gọi là tế bào tuyến. Vùng tiếp giáp giữa hai loại tế bào này (hay còn gọi là vùng chuyển tiếp) là nơi dễ xuất hiện các tế bào bất thường hoặc tiền ung thư nhất.
Phần lớn các trường hợp ung thư cổ tử cung (chiếm 80-90%) là ung thư biểu mô tế bào vảy. Loại ung thư phổ biến thứ hai là ung thư tế bào tuyến (adenocarcinoma), chiếm khoảng 10-20% các ca bệnh.
Các tế bào tuyến tiết nhầy ở ống cổ tử cung là nguồn gốc xuất phát ung thư biểu mô tuyến. Mặc dù, tỷ lệ mắc ung thư biểu mô tế bào vảy cao hơn so với tế bào tuyến nhưng số người mắc ung thư tế bào tuyến đang có xu hướng gia tăng ở những phụ nữ trẻ tuổi.
Tại Hoa Kỳ, mỗi năm có hơn 13,000 phụ nữ được chẩn đoán mắc ung thư cổ tử cung và hơn 4,000 trường hợp tử vong. Tỷ lệ tử vong do căn bệnh này đang có xu hướng giảm dần (trung bình 2%/năm).
Sở dĩ có được thành tựu này là do việc áp dụng rộng rãi xét nghiệm Pap (bao gồm ThinPrep Pap và Pap smear) giúp phát hiện sớm các bất thường ở cổ tử cung. Đa số những phụ nữ có thay đổi tế bào cổ tử cung bất thường tiến triển thành ung thư chưa từng làm xét nghiệm Pap hoặc đã bỏ qua việc kiểm tra trong 3-5 năm trước khi được chẩn đoán mắc bệnh.
Ung thư cổ tử cung thường gặp ở độ tuổi trung niên, đặc biệt ở nhóm phụ nữ 35-44 tuổi. Căn bệnh này hiếm khi xuất hiện ở phụ nữ dưới 20 tuổi và chỉ hơn 15% các ca bệnh được chẩn đoán ở độ tuổi trên 65. Ở nhóm tuổi trên 65, ung thư cổ tử cung thường gặp ở những phụ nữ không được tầm soát thường xuyên.
2. Hướng dẫn tầm soát ung thư cổ tử cung
2.1. Nguyên nhân
Nguyên nhân chính gây ra hầu hết các trường hợp ung thư cổ tử cung là do nhiễm virus HPV. HPV là loại virus có thể gây ra những biến đổi trong cấu trúc tế bào. Một số chủng HPV nguy cơ cao không những liên quan đến ung thư cổ tử cung mà còn dẫn tới ung thư ở:
- Âm hộ.
- Âm đạo.
- Dương vật.
- Hậu môn.
- Miệng và cổ họng.
Virus HPV được truyền chủ yếu qua đường tình dục. Hầu hết những người có quan hệ tình dục sẽ nhiễm HPV ít nhất một lần trong đời. Nhiễm HPV thường không gây ra triệu chứng và đa số các trường hợp nhiễm đều tự khỏi.
Các bệnh nhiễm virus ngắn hạn này chỉ gây ra những thay đổi nhẹ (mức độ thấp) ở tế bào cổ tử cung và sẽ trở lại bình thường khi virus bị loại bỏ. Tuy nhiên, ở một số phụ nữ, HPV vẫn tồn tại dai dẳng. Nếu các đối tượng này nhiễm các chủng HPV nguy cơ cao và không được loại bỏ sau một thời thời gian, virus có thể gây ra những thay đổi nghiêm trọng hơn (nguy cơ cao) ở tế bào cổ tử cung.
2.2. Vì sao tầm soát ung thư cổ tử cung lại quan trọng?
Thông thường, quá trình tiến triển từ các bất thường có nguy cơ cao ở tế bào cổ tử cung thành ung thư mất khoảng 3-7 năm. Vì vậy, quá trình tầm soát ung thư cổ tử cung hướng tới phát hiện sớm trong giai đoạn này để có những xử trí phù hợp.
Phụ nữ có những thay đổi mức độ thấp sẽ được theo dõi thường xuyên hơn để đánh giá xem tế bào có trở lại bình thường hay không. Với những trường hợp thay đổi mức độ cao, các biện pháp điều trị có thể được áp dụng để loại bỏ các tế bào bất thường.
2.3. Quy trình tầm soát ung thư cổ tử cung
Quy trình tầm soát bệnh ung thư cổ tử cung bao gồm xét nghiệm Pap (ThinPrep Pap hoặc Pap smear) và xét nghiệm HPV đối với một số trường hợp. Hai xét nghiệm đều lấy mẫu tế bào ở vị trí cổ tử cung.
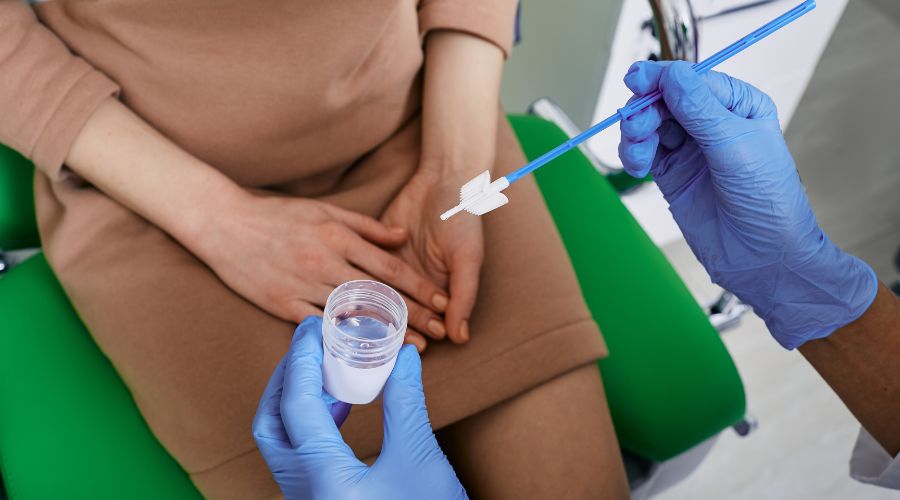
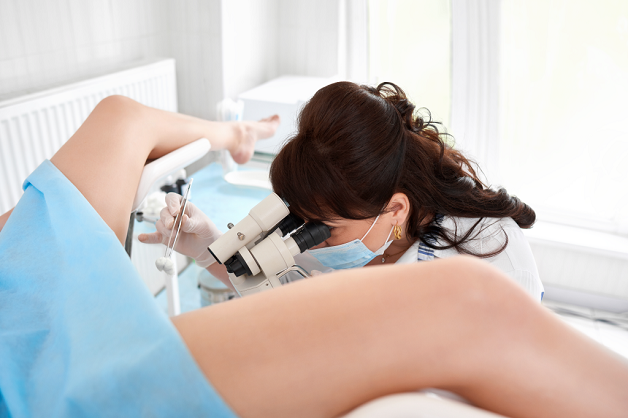
Quá trình lấy mẫu tế bào diễn ra nhanh chóng và đơn giản. Người bệnh sẽ nằm trên ghế khám đặc biệt, sau đó bác sĩ sẽ dùng dụng cụ chuyên dụng gọi là mỏ vịt để mở rộng âm đạo, giúp quan sát rõ cổ tử cung và phần trên âm đạo.
Bác sĩ sẽ dùng bàn chải chuyên dụng hoặc các dụng cụ khác để lấy mẫu tế bào cổ tử cung. Mẫu tế bào này sẽ được bảo quản trong dung dịch đặc biệt và gửi đến phòng xét nghiệm.
Xét nghiệm Pap (ThinPrep Pap hoặc Pap) cho phép đánh giá sự bất thường cấu trúc tế bào. Với xét nghiệm HPV, mẫu tế bào sẽ được kiểm tra xem có sự xuất hiện của 13-14 chủng virus HPV nguy cơ cao không.
2.4. Thời gian tầm soát ung thư cổ tử cung
Việc lựa chọn xét nghiệm gì hay thời gian nào tầm soát ung thư cổ tử cung phụ thuộc vào nhóm tuổi cũng như tiền sử bệnh của mỗi người:
| Tuổi | Xét nghiệm | Khoảng cách giữa 2 lần |
| 21-29 | Pap | 3 năm |
| 30-65 | Pap+HPV
Hoặc Pap |
5 năm 3 năm |
Đối tượng trên 65 tuổi được cân nhắc ngừng tầm soát nếu:
- Không có tiền sử bất thường tế bào cổ tử cung từ mức độ trung bình trở lên.
- Pap âm tính 3 lần liên tiếp hoặc xét nghiệm Pap và HPV âm tính 2 lần liên tiếp trong vòng 10 năm.
- Lưu ý, kết quả gần nhất phải được thực hiện trong vòng 5 năm trở lại.
Phụ nữ đã phẫu thuật cắt tử cung vẫn cần tầm soát ung thư cổ tử cung. Việc thực hiện tầm soát dựa trên các vấn đề như:
- Cổ tử cung có được cắt bỏ hay không.
- Nguyên nhân phẫu thuật.
- Tiền sử thay đổi tế bào cổ tử cung mức độ trung bình, cao hoặc ung thư.
Ngay cả khi cổ tử cung đã được cắt bỏ, các tế bào cổ tử cung vẫn có thể hiện diện ở phần trên âm đạo. Nếu có tiền sử ung thư cổ tử cung hoặc thay đổi tế bào cổ tử cung theo hướng ác tính, việc tầm soát nên được tiếp tục trong 20 năm kể từ khi phẫu thuật.
Đối với một số đối tượng có các yếu tố dưới đây thì việc tầm soát bệnh ung thư cổ tử cung cần được thực hiện thường xuyên hơn:
- Tiền sử ung thư cổ tử cung.
- Nhiễm HIV.
- Suy giảm miễn dịch.
- Đã tiếp xúc với hóa chất DES trước khi sinh.
Lưu ý, khuyến cáo về tần suất tầm soát cũng được áp dụng cho những phụ nữ đã tiêm vắc-xin ngừa HPV. Những người đã được tiêm vắc-xin vẫn cần tuân theo hướng dẫn tầm soát theo nhóm tuổi.
2.5. Kết quả tầm soát ung thư cổ tử cung bất thường thì sao?
Nhiều phụ nữ có kết quả tầm soát bệnh ung thư cổ tử cung bất thường có tâm trạng lo lắng. Tuy nhiên kết quả bất thường không có nghĩa là người đó đã mắc ung thư. Những thay đổi ở tế bào cổ tử cung thường tự khỏi. Ngay cả khi không tự khỏi, tình trạng này phải mất vài năm để những thay đổi nguy cơ cao tiến triển thành ung thư.
Nếu kết quả tầm soát bất thường, các xét nghiệm bổ sung sẽ được chỉ định để xác định sự hiện diện của những thay đổi này có nguy cơ chuyển thành ung thư hay không. Đôi khi, bác sĩ sẽ chỉ định lặp lại xét nghiệm đánh giá cấu trúc tế bào. Trong những trường hợp khác, người bệnh có thể cần soi cổ tử cung và sinh thiết để đánh giá mức độ nghiêm trọng của các thay đổi.
2.6. Tính chính xác của xét nghiệm tầm soát ung thư cổ tử cung
Nếu kết quả theo dõi cho thấy những thay đổi nguy cơ cao, bệnh nhân có thể cần điều trị để loại bỏ các tế bào bất thường. Sau điều trị, việc theo dõi và tầm soát bệnh lý ung thư cổ tử cung định kỳ vẫn cần được duy trì.
Kết quả tầm soát bệnh lý ung thư cổ tử cung cũng có sai sót như:
- Dương tính giả: Kết quả bất thường trong khi thực tế các tế bào vẫn bình thường.
- Âm tính giả: Không phát hiện được các tế bào bất thường trong khi chúng có tồn tại.
Để hạn chế nguy cơ của các kết quả dương tính giả và âm tính giả, bệnh nhân nên thực hiện những hướng dẫn sau:
- Tránh thụt rửa âm đạo.
- Tránh quan hệ tình dục.
- Tránh sử dụng các thuốc đặt.
- Tránh dùng sản phẩm vệ sinh âm đạo trong vòng 2 ngày trước khi thực hiện xét nghiệm.
- Tránh tầm soát trong thời kỳ kinh nguyệt.
3. Lời khuyên của bác sĩ
Tầm soát bệnh lý ung thư cổ tử cung là một cách rất hiệu quả và an toàn để phát hiện sớm sự thay đổi bất thường của các tế bào cổ tử cung. Theo khuyến cáo của Hội Sản phụ khoa Hoa Kỳ, các bạn nữ nên bắt đầu tầm soát từ 21 tuổi.
Các bác sĩ chuyên khoa đều nhấn mạnh tầm quan trọng của việc sàng lọc thường xuyên. Các kết quả tầm soát bất thường không đồng nghĩa với việc bị ung thư cổ tử cung. Tuy nhiên, chị em cần theo dõi sát sao hơn và làm các xét nghiệm bổ sung. Nếu phát hiện sớm các thay đổi bất thường, bác sĩ có thể tiến hành điều trị kịp thời và hiệu quả trước khi bệnh lý tiến triển thành ung thư.
Việc thực hiện tầm soát ung thư cổ tử cung thường xuyên cũng giúp chị em an tâm hơn về sức khỏe. Bạn không nên quá lo lắng, hãy trao đổi và tham khảo ý kiến bác sĩ để có lộ trình sàng lọc phù hợp với độ tuổi và tiền sử bệnh của mình.
Nếu có bất kỳ dấu hiệu bất thường nào dưới đây, chị em đừng chần chừ mà hãy đến ngay cơ sở y tế để được thăm khám và điều trị:
- Chảy máu sau quan hệ tình dục.
- Ra khí hư bất thường về màu sắc hay mùi.
- Đau vùng chậu.

Bạn hãy chủ động chăm sóc bản thân bằng cách duy trì thói quen tầm soát bệnh lý ung thư cổ tử cung đều đặn theo khuyến cáo của bác sĩ.
Ung thư cổ tử cung thường phát triển rất chậm trong nhiều năm và hầu như có thể phòng ngừa hoàn toàn nếu thực hiện thường xuyên tầm soát ung thư cổ tử cung. Các phương pháp sàng lọc giúp phát hiện sớm các thay đổi bất thường trên cổ tử cung trước khi chúng phát triển thành ung thư nên sẽ hạn chế tình trạng tử vong. Vì vậy, chị em nên thực hiện tầm soát theo đúng độ tuổi.
Nếu có vấn đề còn băn khoăn và cần giải đáp, bạn hãy liên hệ với Phòng khám Chuyên khoa Siêu âm Sản Phụ khoa qua Zalo tại đây để được các bác sĩ tư vấn chi tiết.
Câu hỏi thường gặp
Quá trình từ tế bào bất thường cổ tử cung đến ung thư thường mất 3-7 năm. Tầm soát giúp phát hiện sớm trong giai đoạn này để theo dõi hoặc điều trị kịp thời, ngăn ngừa tiến triển thành ung thư.
Kết quả bất thường không đồng nghĩa với việc đã mắc ung thư. Nhiều thay đổi tế bào có thể tự khỏi hoặc mất nhiều năm để tiến triển thành ung thư. Bác sĩ sẽ chỉ định xét nghiệm bổ sung, soi cổ tử cung hoặc sinh thiết để đánh giá chính xác và quyết định phương án điều trị phù hợp.